Инфаркт — одно из самых опасных состояний: помощь пациенту требуется незамедлительно, поскольку счет идет на часы. Если не оказать первую помощь при инфаркте миокарда, в 90% случаев промедление оборачивается смертью. Имеет значение целый ряд факторов: был ли с пациентом во время приступа другой человек, как быстро приехала «скорая», какое лечение проведено в стационаре. Рассмотрим подробнее, как распознать предынфарктное состояние и сам сердечный приступ, как себя вести и как помочь человеку с инфарктом.
Что такое инфаркт
Инфаркт — в 85% случаев это обострение ИБС (ишемической болезни сердца), которая в свою очередь развивается на фоне атеросклероза. Приступ возникает как реакция на снижение или прекращение кровотока в сосудах, питающих сердце. Ухудшение кровоснабжения может вызывать бляшка или тромбоз, реже — спазм или эмбол (оторвавшийся тромб), а также порок развития. Из-за нехватки кислорода миокард не сокращается в естественном ритме, что приводит к нарушению функций и даже остановке сердца в результате острого инфаркта миокарда (ОИМ). Очаги некроза образуются в том случае, если помощь при первых признаках инфаркта не была оказана в течение 15-20 минут.
В группе риска — мужчины среднего возраста, хотя инфаркты не обходят стороной и женщин. Среди пожилых пациентов обоих полов риск сравнительно одинаковый.
Предынфарктное состояние
Приближение ОИМ можно заподозрить заранее по ряду признаков:
- В течение 2-3 суток наблюдаются нарастающие боли. Приступ длится от 15 минут до нескольких часов.
- Человек становится тревожным, ощущает беспричинный страх.
- Боль распространяется на левую половину тела: может отдавать в ключицу, лопатку, нижние зубы, под язык и пр.
- Характер боли — жгучий, давящий, режущий, сжимающий, ощущения появляются внезапно.
- Возникает бледность и синюшность кожи, губ.
- Тело покрывается липким холодным потом.
- Симптомы не снимаются нитроглицерином (в этом отличие ОИМ от стенокардии, при которой таблетки помогают устранить тревожные признаки).
- Наблюдаются перебои сердечного ритма и одышка.
- Может быть потеря сознания.

При первых признаках и симптомах инфаркта миокарда первая помощь должна быть оказана незамедлительно. По симптомам предынфарктное состояние похоже на ОИМ, поэтому 2-3 дней в запасе может и не быть. Не следует также путать инфаркт миокарда и инсульт, различить эти состояния можно по внешним признакам пациента.
Гораздо тяжелее распознать атипичные проявления инфаркта, например, безболевую форму. К такой форме инфаркта предрасположены женщины, у больных сахарным диабетом боли может не быть из-за расстройства чувствительности (на фоне повреждения нервов). Тихие инфаркты не менее опасны, чем протекающие по типичному сценарию.
Если нет тяжести в груди, то на инфаркт могут указывать различные признаки:
- Признаки расстройства ЖКТ: боль в животе, тошнота, жидкий стул.
- Расстройства со стороны дыхательной системы: одышка и кашель, как при астме.
- Неврологическая симптоматика: головокружения, спутанность сознания, обмороки, головные боли, как при инсульте.
- Отечность: скопление жидкости в животе и конечностях.
- Неожиданная сильная слабость, холодный пот, резкое падение давления, предоморочное состояние (при безболевой форме).
Обращайте внимание на такие симптомы, если ранее не жаловались на желудок, болезни легких и другие патологии. Заочно определить, какое именно у вас заболевание, невозможно. Помочь может только качественная диагностика.
Алгоритм оказания первой помощи в домашних условиях при инфаркте миокарда
До приезда медиков важно помочь пациенту легче перенести приступ, снизить нагрузку на сердечно-сосудистую систему, не допустить спазма и гипоксии.
Что делать при признаках инфаркта миокарда и какую первую помощь оказать:
- Сразу вызовите врачей: из-за промедления может отмереть значительная часть клеток миокарда, что в дальнейшем приведет к существенному ухудшению работы сердца. Некроз — это необратимое явление, а рубцовая ткань, образующаяся на месте здоровой, не несет функциональной пользы.
- Больному нужно помочь занять удобное положение: полулежа или полусидя, верхняя половина тела должна находиться на возвышении, можно подложить подушку, ноги следует согнуть в коленях.
- Обеспечьте приток воздуха с улицы. Если снаружи холодно, приоткройте форточку, но не допускайте переохлаждения: в комнате может быть свежо, но температура должна быть комфортной. Можно включить кондиционер.
- Помогите снять одежду с тесным воротом (водолазку, свитер), расстегните пуговицы на воротнике рубашки, ослабьте поясной ремень, развяжите галстук.
- Измерьте артериальное давление (АД), следите за показателями, чтобы предоставить информацию врачу. При ОИМ давление может резко упасть, в таком случае нельзя давать нитроглицерин.
- Если резкого падения давления нет, дайте таблетку под язык, через 10-20 минут можно повторить, но суммарно не давайте больше 3 таблеток.
- Можно дать легкое успокоительное, если пациент сильно тревожится: из-за лишнего стресса течение ОИМ может ухудшиться. Дополнительно оказывайте психологическую поддержку, не показывайте панику.
Первая доврачебная помощь при инфаркте имеет важное значение, поэтому не стоит пренебрегать такими простыми, но подчас решающими действиями. Близкие всегда должны быть готовы к неблагоприятному стечению обстоятельств: человек может потерять сознание, возможна остановка сердца.
Как помочь при отсутствии пульса (сердечно-легочная реанимация):
- Сложите ладони на груди пациента: руки должны быть прямыми.
- Надавливайте на грудину, соблюдая ритм. Грудная клетка должна продавливаться на 5 см (у взрослых).
- После 30 надавливаний делайте 2 вдоха в рот.
- Продолжайте реанимационные мероприятия до появления пульса или приезда «скорой».
Если вы сами столкнулись с ОИМ, вам никто не может помочь с оказанием первой помощи при инфаркте, сядьте, успокойтесь, меньше двигайтесь, примите лекарство и позвоните в «скорую». Позовите соседей, а если рядом никого нет — не запирайте дверь, чтобы в квартиру могли попасть медики.
Какая первая помощь при инфаркте миокарда оказывается врачами «Скорой помощи»
Перед транспортировкой в стационар врачи предпринимают действия по купированию или значительному уменьшению сердечных болей. Могут использоваться специальные сильнодействующие препараты. При необходимости делают непрямой массаж сердца, проводят электроимпульсную терапию, подключают к аппарату ИВЛ (искусственной вентиляции легких).
У кардиологов и хирургов обычно в запасе есть всего 48 часов, хотя желательно провести стентирование для восстановления кровотока уже в первые 2 часа. Тем не менее при тяжелом состоянии коронарографию не проводят, поэтому чрескожные вмешательства откладывают на вторые сутки.
Диагностика ОИМ включает следующие мероприятия:
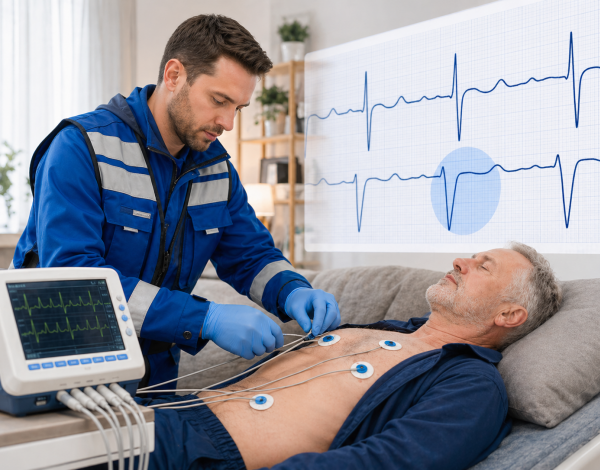
- ЭКГ. Диагностировать ОИМ помогает сегмент ST. Его подъем свидетельствует о повреждении ткани, которая становится менее возбудимой. Зубец Q указывает на зону некроза. Зубец Т указывает на ишемию. Также на ЭКГ видны изменения после перенесенного ОИМ (хроническая стадия). В большинстве случаев картина по результатам ЭКГ настолько ясная, что не требуются дополнительные исследования.
- Биохимический анализ крови. Позволяет обнаружить специфические маркеры, которых не должно быть в крови. Анализ крови дополняет результаты ЭКГ, позволяет оценить степень некроза, а также поставить диагноз, когда на ЭКГ картина стертая.
- ЭХО-КГ проводят для обнаружения места расположения тромбов, а также для визуализации очагов некроза.
- Сцинтиграфия — метод с применением радиоактивных изотопов.
- Компьютерная томография.
Стационарное лечение включает введение препаратов внутривенно (например, гепарина), для профилактики аритмий применяют лидокаин, проводят симптоматическую терапию, принимают меры по недопущению острой сердечной недостаточности.
Как не допустить инфаркта
Спасти пациента с ОИМ можно. Здесь решающими факторами оказываются действия первой помощи при инфаркте, оперативность и качество проведенного лечения, хотя и состояние здоровья также имеет значение. Некоторые пациенты переносят так называемые микроинфаркты, не обращаясь к врачу. Повторный инфаркт может стать фатальным и унести жизнь.
Чтобы снизить риск инфаркта:
- Контролируйте АД, уровень холестерина, свертываемости крови. Снижение показателей ЛПНП на 10% уменьшает вероятность развития ОИМ на 15%, при нормальной свертываемости крови снижается риск образования тромбов.
- Контролируйте уровень глюкозы: больные диабетом могут не заметить приближающийся инфаркт из-за расстройства чувствительности.
- Следите за питанием, чтобы замедлить развитие атеросклероза.
- Не злоупотребляйте солью, особенно при артериальной гипертензии.
- Контролируйте вес.
- Откажитесь от сигарет, алкоголя.
- Занимайтесь легкими видами спорта по 30-45 минут (через день).
- Избегайте стрессов, которые губят сердечно-сосудистую систему.
Что еще не менее важно — контроль состояния здоровья, причем даже в отсутствие факторов сердечного-сосудистого риска. Инфаркт может развиться абсолютно у любого человека. Как сохранить здоровье сердца вам подскажет кардиолог на основе осмотра и результатов диагностики.
В Чеховском сосудистом центре пациенты могут пройти чек-апы для контроля заболевания. «Регулярный Кардио» разработан для пациентов, которые уже знают диагноз или только подозревают кардиологическое заболевание. Для контроля хронических заболеваний и обследования пациентов из группы риска разработан «Углубленный Кардио». Наши специалисты подберут для вас подходящий чек-ап, дадут рекомендации и проведут лечение при необходимости. В сложных случаях мы выполняем эндоваскулярные вмешательства: ангиопластику и стентирование.





